メンタルヘルス・マネジメント検定勉強ログ②
お疲れさまです!
twitterで試験仲間が見つかりました!
嬉しい限りです。
受検する皆様、ともに頑張りましょう(*^_^*)
前回の勉強ログはこちらです↓。
7.ワークライフバランス
・仕事と生活の調和(ワーク・ライフ・バランス)憲章
「国民一人ひとりがやりがいや充実感を感じながら働き、仕事上の責任を果たすとともに、家庭や地域生活などにおいても、子育て期、中高年期といった人生の各段階に応じて多様な生き方が選択・実現できる社会」
⇒推進のための行動指針 ①経済的自立が可能な社会、②豊かな生活のための時間が確保できる社会、③多様な生き方・生き方が選択できる社会
8.管理監督者の役割
〇職場環境の把握と改善(労働時間、作業環境、人間関係、組織、文化など)
〇従業員への相談対応
⇒ストレスの早期把握
⇒コミュニケーション(言語だけでなく表情や態度などの非言語的情報が特に重要)
・ストレスは個人差が大きいことを理解する
・管理監督者だけでどうにかしようとするのではなく、事業場内外の産業保健スタッフと連携する
〇労働時間の管理について
・睡眠不足は脳血管疾患、虚血性心疾患などの心血管系への影響が
↑過重労働と関連付けられる(時間外行動の多寡で発症との関連が疑われる)
・労働時間の延長は月45時間、年360時間までの限度が定められている(労働基準法)
〇幅広い知識…人事労務、組織論、ストレスマネジメント、リーダーシップなど
9.精神的緊張
・2011年12月に「心理的負荷による精神障害の認定基準について」が策定された
・①仕事の要求度が高い、②仕事のコントロールが低い、③周囲のサポートが低い状態が組み合わさり、精神的緊張が高くなる
⇒特に循環器系疾患の疾病休業者は②の影響、心血管疾患による死亡・羅患率が高いのは③
10.ストレスの基礎知識
・ストレッサー…個人にとって負担となるようなできごとや周囲からの要請
・ストレス反応…ストレッサーによって引き起こされる心理的反応、身体的反応、行動面の反応のこと
①心理的反応…不安、緊張、怒り、興奮、混乱、抑うつ、無気力など
②身体的反応…動機、冷や汗、胃痛、震え、疲労感、食欲低下、不眠など
③行動面の反応…回避、逃避、遅刻、欠勤、ミス、けんか、飲酒、喫煙、やけ食いなど
〇職場におけるストレス要因
1.仕事の質や量の変化
2.役割・地位の変化
3.失敗や過重な責任の発生
4.事故や災害の発生
5.対人関係の問題
6.その他(交代制勤務、仕事への適性、雰囲気、コミュニケーション、賃金の低さなど)
〇ストレス関連疾患
ストレス反応が強くなったとき現れる
⇒うつ、高血圧、胃・十二指腸潰瘍、冠動脈疾患など
11.産業ストレスの基礎知識
〇職業性ストレスモデル

ざっくり言うと、①仕事上のストレッサー⇒②ストレス反応⇒③健康障害
〇職場以外のストレッサー
・家族や家庭、地域など
・個人要因…年齢や性別、性格や行動パターン、自己評価など
・緩衝要因…社会的支援のことで、要するに周りの人のサポート
〇年齢層によってもストレス要因は異なる
・新入社員や若年…仕事の適性、人間関係、給与や処遇、自立、交際
⇒メンタルヘルス不調、転職や退職
・壮年労働者…責任、業務の負担増、家庭の役割の担い手
⇒メンタルヘルス不調、自殺率高
・中高年労働者や管理職…指導的立場、業績への要求、心身の機能の衰え、家庭内役割のストレス増(子どもの進路、親の介護問題)
⇒メンタルヘルス不調、自殺率高
・高年齢労働者…定年後の再雇用や定年延長、給与や処遇に対する不満、心身の衰え、持病、親の介護や親族の死
⇒無力感・無気力感、抑うつ状態、自分自身の健康管理が重要
12.メンタルヘルスの基礎知識
・定義…心身症や精神疾患、行動障害などの心の不健康状態の総称(労働者の心の健康の保持増進のための指針より)
〇うつ病
・人口の1~3%に見られる。生涯有病率は7%前後。特別なものではない。
・元々社会適応のよかった人に起こる傾向がある。
・脳の生理学的・機能的な不調
・主な症状として、憂うつ、不安、倦怠感、無気力、睡眠障害、食欲低下、頭痛、性欲減退、疲労感、集中力の低下、外に出られない、人と話せない、気分の落ち込み、つまらないと感じる、など
・上記の症状などが2週間以上持続している場合、うつ病が疑われる
・はじめは身体症状のみが自覚されやすいため、身体の病気と考えられる傾向がある
〇治療や対応
・療養中…休養と服薬、業務からの解放、たいていの場合数か月間は自宅療養が必要
・復職後…最低6か月程度は通院・服薬を継続する。上司からの支援により、ストレスを少しでも緩和する工夫が必要
緊張・不安を和らげる呼吸法【6秒呼吸法・らったった体操】
みなさま、お疲れさまです!
最近は忙しいというか疲れているというか、あまり行動意欲がありません(^_^;)
まぁ、人間そんな時もあります。
上がり下がりを楽しみましょう。
さて、今日は呼吸法についての記事です!
心理学において呼吸法はとても重要視されます。
面接場面において、不安や緊張といった身体的・生理的現象は避けることができないからですね。
ここでは詳しくは語りませんが、トラウマを扱うPTSDの治療では特に重要視されます。
呼吸法やリラクゼーション法は色々あるのですが、今日は自分が普段使っている『6秒呼吸法』というものと、先日PTSDに関する研修に行った際に、体を使いながら学べる『らったった呼吸体操』という呼吸法?体操?を聞いてきたのでご紹介したいと思います。
呼吸法と緊張感
呼吸法は不安や緊張感を和らげてくれる効果を持ちます。
誰しも経験があるかと思いますが、発表前など緊張している時に、頭の中で『緊張するな』と繰り返しても、身体は言うことを聞いてくれませんよね?
そんな時は、『まずは深呼吸をする』ということを無意識にしていると思います。
深呼吸の『大きく息を吐く』という動作は、身体をリラックスさせる効果があるからです。
このように、無意識でしていた呼吸によるリラクゼーション法をパッケージ化したものが、呼吸法なのです!
6秒呼吸法
個人的に使っている呼吸法です。誰でも、すぐできます。
- 背筋をぴんと伸ばして、ゆっくりと息を吐きながら背中の緊張を緩め、目を閉じる。
- 吸っている息を口からゆっくり吐き出す。
- 吐き出せたら、鼻から息を吸う。吸い込めなくなるまで吸う。
- ゆっくり6秒使って全部吐き出す。限界まで吐き出すのがポイント。
- 1~4を何度か繰り返す。
これだけです。
コツは吐くことにあります。
吐く息とともに、イライラや身体の疲れ、不安や緊張、日頃の鬱憤などを身体の外に吐き出すイメージを持って行います(イメージ呼吸法)。
そして『ゆっくり、ゆったり』を意識しながら楽に続けるのを意識してください。
全部終わったら、軽く伸びをしたり、腰を回したり、軽く身体を動かして、気持ちや気分が少しでもスッキリしたことを確認しましょう。
『6秒』としていますが、慣れてきたら秒数ややり方にあまりこだわらず、自分のやり方でやってみてください。
らったった体操
元々は、呼吸生理学が専門の本間生夫医師が呼吸改善・健康増進・精神安定を目的として開発した呼吸筋のストレッチ体操がオリジナルになります。
それを子どもでも簡単にできるようにと再編成したものが、『らったった体操』になります。
まずは動画をご覧ください。
一度やってみるとわかりますが、かなりリラックスできます!
このらったった体操は、東日本大震災で被災した子どもたちの心を、呼吸生理学を応用したストレッチでケアするのにも使われたみたいですね(*^_^*)
その他にも、介護施設などで利用されているそうです。
そもそも呼吸とは息を吸って息を吐くことですが、正しくない呼吸をすると脳の不安感情などを生み出す部位が反応するとかなんとかの理屈があり、逆にそれを正しい呼吸法で整えてあげることで不安を和らげ、心に安らぎが生まれるんだとか。
体操の基本となるパターン
体操には大きく分けて以下の5つの動きのパターンがあります。

体操のポイント
体操のポイントは3つです!
①呼吸はゆるやかに
ゆっくり「鼻から吸う」、ゆっくり「口から吐く」ように呼吸する
②メリハリを大切に
筋肉を伸ばす、縮める。動きにメリハリをつけて体操を行う
③無理をしない
無理な体勢になったり、力を入れすぎないように気を付ける
まとめ
今回ご紹介したのは2つだけですが、呼吸法、リラクゼーション法は数えきれないほどあります。
その中には、自分の合うもの、合わないものがあるでしょう。
合うものを見つけることができれば、不安・緊張場面で大きな武器になります。
色々と探してみてください(^o^)
機会があれば他の方法もご紹介したいと思います!
メンタルヘルス・マネジメント検定勉強ログ①
お疲れさまです。
最近メンタルヘルス・マネジメント検定なる資格試験を受けようと思い立ったので、せっかくならブログを勉強に役立てられないかな、と思いログを残してみようと思います。
続くかわかんないけど(笑)
メモ書き程度です。
1.従業員のストレス
・「職場の人間関係の問題」が41.3%で1位
・相談ができる相手がいる割合は女性のほうがやや高い 男性87% 女性93%
・相談相手は「家族・友人」が1位、「上司・同僚」が2位
・相談できる相手がいる割合は、加齢とともに低くなる傾向
・『五大疾病』…2011年に厚生労働省は職場のうつ病や高齢化に伴う認知症の増加により、がん、脳卒中、急性心筋梗塞、糖尿病に、精神疾患を加え、五大疾病とする方針を打ち出した
・1998年~2011年の14年連続で3万人を超える自殺者
→2006年 自殺対策基本法、2007年 自殺総合対策大綱が制定
・企業としては従業員の心の健康問題の責任を追及されるため、リスクマネジメントをしていかなければならない
→近年はメンタルヘルス対策に取り組んでいる事業所が増えている 2013年で60.7%
・企業で「心の病」が多い年齢層は30代、次いで40代

2.労働安全衛生法と安全配慮義務
・労働安全衛生法…最低の労働条件基準を定める取締法規。違反した場合は一定の範囲で刑事罰の対象になる
・労働契約法…5条の中で労働者の安全の配慮を法的に定めている
・安全配慮義務…上記の法規定を守っていても、安全配慮義務違反として民事上の損害賠償責任を問われる可能性もある
・管理監督者…健康状態や作業量を把握し、業務調整をするなどして、実際に安全配慮義務を履行する者
3.労働災害の認定と民事訴訟
・労災認定の条件2つ
①業務遂行性…企業の支配または管理下で行われたこと
②業務起因性…業務に伴う危険が現実化したと認められること
労働基準監督署長より上記2点が認められると、労災認定され、労働者災害補償保険法(労災保険法)に基づいて保険給付が行われる
・ハラスメント関連問題 職場におけるハラスメントを原因とする精神疾患の発症が社会問題になっている。セクハラ、パワハラ、マタハラなど
・セクハラ
⇒1999年改正の男女雇用機会均等法で事業主の配慮義務が明文化
⇒2007年同法改正で男女の区別をなくし、配慮義務から措置義務に
⇒措置義務としての規定「適切に対応するための必要な体制の整備、その他の雇用管理上必要な措置を講じなければならない」
・パワハラ6つの種類
①暴行・障害(身体的な攻撃)
②脅迫・名誉棄損・侮辱・ひどい暴言(精神的な攻撃)
③隔離・仲間外し・無視(人間関係からの切り離し)
④遂行不可能な業務の強制、業務妨害(過大な要求)
⑤程度の低い仕事を命じることや仕事を与えないこと(過小な要求)
⑥私的なことに過度に立ち入ること(個の侵害)
⇒パワハラを規定する特別な法律は存在しない
⇒労働者の権利が侵害された場合は、民法や刑法など一般法が適用される
・マタハラ
⇒セクハラと同じ措置義務。
4.メンタルヘルスケアの推進
・一次予防…ストレスチェック制度の活用や職場環境などの改善を通して、メンタルヘルス不調を未然に防止する
・二次予防…早期発見と適切な措置
・三次予防…職場復帰等の支援を行う
・4つのケア…①セルフケア、②ラインケア、③事業場内産業保健スタッフ等によるケア、④事業場外資源によるケア
・情報の提供、教育研修をすべての従業員に対して行う。ラインによるケアの促進のために管理監督者にはさらなる研修を行う
5.過重労働
・過労死の定義…過重な業務により、脳出血、くも膜下出血、脳梗塞などの脳血管疾患と心筋梗塞、狭心症などの虚血性心疾患等に加え、精神障害に羅患したり、これによって自殺に至ること
↑2014年の過労死等防止対策推進法による
・長時間労働者に対する面接指導…時間外・休日労働の時間数に応じて義務であったり、努力義務であったり。100時間以上は義務。
6.ストレスチェック制度
・50人以上の労働者を使用する事業場は1年ごとに1回、義務。50人以下の事業場は努力義務。従業員には受検義務はない。
・目的は一次予防
・3つの領域
①従業員の心理的負荷の原因に関する項目(ストレス要因)
②心身の自覚症状に関する項目(ストレス反応)
③従業員への支援に対する項目(周囲のサポート)
・実施体制…実施者は医師、保健師、一定の研修を受けた看護師・精神保健福祉士。実施事務従事者は特に資格は必要ないが、人事異動に権限を持つ地位にある人はなることができない
・高ストレスの従業員は面接指導の申し出ができる。面接指導は概ね一か月以内に医師によって行われる。面接指導に記録は5年間保存しなければならない。
・事業者は、面接指導後、医師の意見を勘案し、必要があると認めた場合には就業場所の変更、作業の転換、労働時間の短縮、深夜業の回数の減少などの措置を講ずる。
・ストレスチェックや面接指導は事業者の義務として法律に規定されているが、罰則はない。しかし、安全配慮義務違反になる可能性はある。
DPAT研修を経てpart3 ~精神科の入院形態と災害時の対応~
こんばんは。
記事のスタートの挨拶をずっと「こんばんは。」で統一してきたんですけど、夜読みに来ていただくとは限らないんですよね…
ちょっと次回から変えてみます(笑)
さて今回も前回に引き続きDPAT研修関連の記事です。
とはいえ、精神科の入院形態についての記事なので災害関連とは少し違うかもしれません。
ただ、研修で言われた言葉で、『緊急時にしなければいけないことは平時の延長に過ぎない』というものがあり、ぼくの中で一番印象に残っています。
平時からきちんと勉強し、誠実な支援をすることが大事、ということですね。
ではいきます(^O^)
精神科の入院形態
精神科病院が他の一般病院と異なる点は、『法律に基づいた強制的な入院を受け入れる病院でもある』というところです。
『強制的』という言葉が目立ちますが、実際はほとんどの場合、本人の意思に基づく入院(任意入院)、あるいは家族の同意に基づく入院(医療保護入院)となっています。
ただ、強制的な入院形態がまったく採られないわけでは決してないので、きちんと押さえておきたいところです。

さて、入院形態ですが、ここでは4つに分けて説明しています。
1.任意入院
本人自身で現状や状態を正しく理解し、入院治療の必要性や的確な入院時期についての判断ができる状態での入院のことです。
『任意』による入院なので、医師が許可すれば自由に退院することができます。
2.任意保護入院
精神科では本人の同意が得られない場合が結構あります。
このように、本人が入院を拒み、本人から入院の同意が得られない場合、家族などの同意をもって入院させることができますが、これを医療保護入院と言います。
1名の精神保健指定医の診察と家族などの同意が条件になります。
精神保健指定医(以下、指定医)とは、精神医療やその周辺の法制度に精通し、かつ最低3年の精神科実務経験や研修、ケースレポートなどをパスした医師が取得できる、いわば精神科医療の専門家です。
精神科医療では患者に入院を強制したり、身体拘束を含む行動制限を行わざるをえない場面があるため、精神保健指定医は必要不可欠な存在です。
DPATにおいても先遣隊の医師は指定医であることが定められていますし、先遣隊でなくても望ましいとされています。
同意をする家族などの範囲は、配偶者、親権者、扶養義務者、後見人、保佐人を指しますが、これらに優先順位はありません。
該当する家族がいない場合等は、市区町村長が同意の判断を行います。
3.措置入院
入院させなければ自傷他害のおそれのある精神障害者を対象とした強制的な入院措置のことです。
警察官が、自傷他害のおそれがある人を発見したときは、精神保健福祉法第23条に則り、すみやかに保健所長を通じて都道府県知事に通報しなければなりません。
通報を受けた都道府県知事は、県の職員(たいていの場合は保健所職員)に調査を行わせ、診察の必要があると認めたときは、通常2名の精神保健指定医による診察(措置診察と言います)を行わなければなりません。
2名とも『精神疾患であり、そのために自傷他害のおそれが高く、入院治療が必要』と診断したときに、行政の権限で入院させることを措置入院と言います。
治療によって自傷他害のおそれが消失すれば、入院先の精神保健指定医が知事に通知します。
退院するには都道府県知事の措置解除決定が必要です。
自傷他害のおそれのある人の発見⇒保健所長⇒都道府県知事⇒県職員の調査⇒指定医2名による診察⇒措置入院⇒自傷他害のおそれの消失⇒指定医から知事に通知⇒措置解除
という流れですね。
複雑…
どうしても指定医2名が確保できなかった場合は指定医1名の診察で入院させることもできます(緊急措置入院)が、72時間以内に再度指定医2名の診察をし、措置入院に切り替える必要があります。
4.応急入院
自傷他害のおそれがあるほどの症状ではないが、緊急を要するようなケースで実行される入院形態で、上記の3つ(緊急措置入院を入れると4つ)の入院形態のどれも当てはめられない場合採用されます。
入院に同意しない身元不明の人とか保護者と連絡が取れない人などが対象です。
平時は全く誰とも連絡が取れない人や身元が分からない人というのはほとんどいないので、あまり馴染みのない入院形態です。
ただ、大規模災害時にはこれを採用しなければならない場面もあるとのことでした。
応急入院には精神保健指定医一人による診断が必要で、措置入院と違い知事の決定は不要です。
ただし、入院期間は72時間に制限されます。
つまり、72時間以内に本人の同意を得る、家族と連絡を取るなどの対応をする必要があります。
なお、入院を受け入れることができるのは、施設基準を満たして応急入院指定を受けている病院に限られます。
災害時の注意点
基本的には被災状況であっても平時と同じようにしなければいけません。
例えば、自傷他害のおそれのある人が避難所にいる際も、指定医は原則通り2名必要だし、保護入院をしようと思えば家族などの同意を得る必要があります。
ややこしいのは、移送についてです。
精神障害者の移送は、都道府県知事により行使できるものであるため、医療者のみの移送はできません。
なので基本的には医療者(DPAT)は、患者が自らの意志で病院に行くように説得を続ける必要があります。
実はこの点は、ある意味平時の延長なのです。
医療は結局のところサービス業です。
なので、患者が行きたくないと言ったら、どんなに医療者側が治療が必要な人だと判断していても、それ以上深入ることはできません。
なので、医療保護入院や通院をしてもらうための説得技術の向上が精神科医をはじめ、精神科領域で働くスタッフに求められます。
どうしても説得に応じない場合は、都道府県職員同行のもと、移送を行う必要があります。
措置入院においては、原則、都道府県職員が移送の対象者に同行しなければならないと定められています。
しかし、緊急的な状況下においては都道府県知事の責務により、他の適切な方法による移送を行って差支えがないとされているため、場合によっては医療者のみの移送となる可能性もあります。
なんにせよ、現場だけの判断ではなく、保健所、県職員、移送先の病院など、各所と連携を取っていく必要があるため、本部と情報を共有して、総合的な判断をしてもらう必要があります。
まとめ
3回にわたってDPAT研修から得られた知見をアウトプットしてみました。
DPATについて、入院形態について、なんとなくでも広報になっていたら嬉しいです◎
ぼくの復習にもなったし(笑)
心理士は法律的なところがすごく弱いんですけど(自分だけかも汗)、少しずつ勉強してきちんと自分の知識にしていきたいところです。
DPAT研修を経てpart2 ~心理士としてのDPAT~
こんばんは。
前回の記事↓に引き続き、DPATについてお話していきます!
今日はDPATの具体的な活動について少し触れながら、心理士としてDPATに参加する際の注意点について書いていきます。
CSCATTT
まずは、大規模事故・災害への体系的な対応に必要な項目をまとめたCSCATTTを紹介します。
これはDPATに関わらず、被災地に入り支援活動をする組織すべてに当てはまると思います。

CSCAがマネジメントで、要するに支援を行うための環境作りですね。
TTTが具体的な支援になります。
CSCAのひとつ目のC
DPAT(DMATもそうですが)においては、かなり大きな組織になるためCSCAのC(Command & Control:指揮と連携)が非常に重要になってきます。
どれだけ優れた支援方法、支援者がいても、それを必要とする人のところに精確に配置しなければ意味がありませんよね。
そのために、現場や人材、状況の把握をする軸が必要になります。
DPATやDMATでは縦の糸、横の糸としてその軸を規定しています。
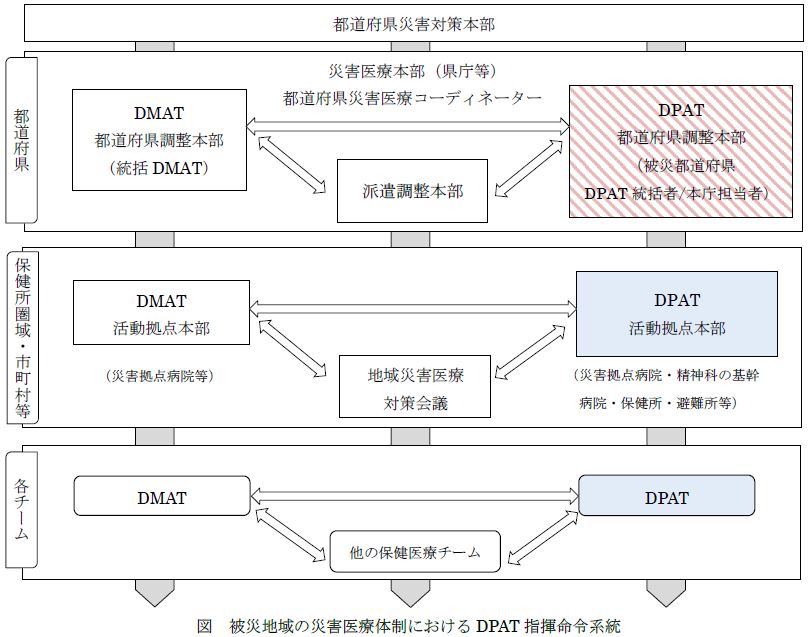
都道府県の災害対策本部から下に伸びる矢印が縦の糸で、DPATとDMATを繋ぐ矢印が横の糸ですね。
DPATの本部からは直接現場が見えるわけではないので、現場に出ている者からの密な連絡が必要不可欠になるわけです。
TTTの3つ目のT
個人的に難しいと感じたのはこの3つ目のTでした。
つまり、搬送(Transport)です。
精神科の入院形態は実は様々あります。
被災状況であっても、これは変わりません。
なので、被災状況においてもそれらの入院基準を満たす様々な要件、条件をクリアしなければならず、それが時に支援者を大きく悩ませることになります。
ここら辺はかなり複雑なので、また別の記事で詳しく書きたいと思います。
心理士としてDPATに加わる
心理士として、とか書いていますが、心理士はDPATに加わる際にはロジスティクス(業務調整員:通称ロジ)として参加します。
精神科医と看護師以外の構成員は、精神保健福祉士であれ薬剤師であれ事務職員であれ、みなこのロジになります。
ロジスティクス(logistics)とは、元々軍事用語で、軍隊の装備品、糧食などの軍事品の調達、供給に関する兵站(へいたん)術、およびその具体的運営を意味する単語だったそうです。
災害医療の場では、備品や食品よりも情報の収集、連絡、調整、記録等が主な仕事内容ですね。
『情報を制する者は災害を制する』とまで言われるほど情報の伝達や収集が重要視される災害医療においては、欠かせない業務になります。
心理士としての専門性を発揮できるかどうかは正直難しいところですが、大事な仕事なので出動要請がかかったら一所懸命に働きたいと思います。
ここら辺に関して、国家資格である公認心理師が施行されたことによる何かしらの変更があるかは不明です(^_^;)
ロジの具体的な仕事
ここでは心理士の、というよりはロジとして現場に入った際の仕事内容や注意点をまとめたいと思います。
①記録
DPAT本部は様々なところと常に連絡を取り合っているためなかなか連絡がつかないこともありえる。そのため、『何時に誰が何をしたか』ということを時系列に沿って記録しておく必要がある。情報は正確に記録する。
②本部や各病院、その他関係機関との連絡・調整
連絡は基本的にこまめに行う。例えば、「何時にどこに到着したか」「現場での状況」「これからどこに向かうか」「患者の状態」など。本部からは現場がまったく見えないため、班からの連絡がかなり重要となる。
医師や看護師が患者を診ている間に連絡調整をするのが望ましい。
どこかに移動する際の『移動手段』や『安全経路』も本部に確認する必要がある。
③現場で困ったらすぐ上に相談する
勝手な判断はしない。
まとめ
心理士としてDPATに加わるとしたらロジスティクスとなります。
基本的には専門性は発揮しにくそうですが、班の構人数によっては連絡調整をしながらも被災者、患者と関わっていくこともできるかもですね。
公認心理師が増えていったら精神科医、看護師、公認心理師、ロジの体制になるかも?いや、ないか(笑)
次回は精神科の入院形態についてまとめつつ、災害時はどのように対応していかなければならないのかをまとめていきたいと思います。
DPAT研修を経てpart1 ~DPATについて~
こんばんは。
先日出張でDPATの研修を受けてきました。
ほとんどの人にとって「DPATってなんぞや?」だと思うので、アウトプットがてら少し説明したいと思います。
色々な知見が得られた研修だったので、いくつかに分けてブログを書きたいと思います。
よかったらお付き合いください(^O^)
DPATとは
DPATはDisaster Psychiatric Assistance Teamの頭文字からきています。
意味は災害派遣精神医療チームで、被災地域の精神保健や精神医療に寄与すべく都道府県及び政令指定都市(以下「都道府県等」という。)によって組織される、専門的な研修・訓練を受けたチームのことです。
専門的な研修・訓練とは国立精神・神経医療研究センター内「災害時こころのケア情報センター事業」が行っているもののことで、今回ぼくが受けてきたのもこれになります。
チーム構成は上記のような研修を受けた精神科医や看護師など2名から5名(基本的には医師・看護師・ロジスティクス(業務調整員)の3名)となります。
詳しくはここ↓にすべて載っています(笑)
わざわざ見てられるか!って人のために超簡単に説明します!
要するにDMAT(Disaster Medical Assistance Team:災害派遣医療チーム)の精神科医療版です!笑
かなりざっくりとですが、そういう認識で間違っていないと思います。
DMATはコードブルーやDr.DMATなどドラマで取り上げられることも多いので知っている方も多いのではないでしょうか。
DPATはまだまだ歴史も浅く、今後の活動が期待される組織です。

DPATのできた経緯
きっかけは1995.1.17の阪神淡路大震災です。
大規模災害においては、身体的な医療支援だけではなく、心理的な支援もかなり重要だ!ということが共通認識となったのです。
その後、大規模災害時にはDMATと同じように精神科医のチームが被災地に派遣される事は単発単発ではあったのですが、DMATのように正式に組織化はされていませんでした。
そして2011.3.11の東日本大震災で津波被害によってPTSDを抱える人、長きにわたる避難生活で大きなストレスを感じる人が多くなり、身体医療的支援のみでは支援としてはまだまだだ、という認識が周知のものとなりました。
また、いわゆる健常者でさえそのような大きな心理的負担のかかる状況に置かれると抑うつ状態や無気力状態、パニックや妄想などの症状を呈すこともある中、元々精神科に通っていた精神疾患を有する患者さんにかかる負担は想像に難くないですよね。
そして東日本大震災において、精神科医療に備えた常備薬の少なさや入院先・通院先の確保に関しての準備の足らなさ、『精神科医療』そのものの位置づけの曖昧さが浮き彫りになりました。
精神科医療の位置づけの曖昧さについては↓の記事がわかりやすいです。
このような現状を受けて、2013年に厚生労働省がDPATの名称や定義を定めて、日本全国の都道府県にDPATの設置を呼びかけ、発足に繋がりました。
現在は各都道府県で研修・訓練などを行って活動準備を進めています。
しかし、まだまだ準備中なので、昨年2018年の9月に起こった北海道胆振東部地震において48時間以内に出動できたのは東北6県のうち2県のみで、遠く離れた関東圏まで出動の依頼をしなければならないほどでした。
最近大規模な震災が局所的に発生していることを考えると、一刻も早く出動準備体制が整うことが望まれますね。
DPATの役割
DPATも、DMATと同じく災害や事故発生から48時間以内に駆け付けて、現場の災害医療提供を行います。
この48時間以内に出動するチームを先遣隊DPATと言いますが、もちろんこの他にも、後続部隊が続きます。
急性期の医療を提供するDMATと異なり、精神的な支援を行うDPATは、活動が数週間、数か月間など長期にわたる事が多い為です。
主な活動内容としては、
- 被災地域の精神保健医療ニーズの把握
- 他の保健医療体制との連携
- 各種関係機関等とのマ ネージメント
- 専門性の高い精神科医療の提供と精神保健活動の支援
- 被災者や被災地域支援者への支援
といったところでしょうか。
赤十字社や自治体、その他の団体によるこころのケアチームとの最大の違いは、『被災によって失われた精神科病院機能への支援および補完』です。
各こころのケアチームは、基本的に被災者やその地域の支援者の心理的なケアを目的して組織されていますが、DPATは『被災病院そのものの支援』を大きな目的のひとつとしています。
このように精神科病院機能への支援を主な活動に組み込むことにより、すべての精神科病院が、被災時の情報共有の対象となったというわけですね。
先に精神科病院の位置づけの曖昧さのところで挙げた、『3日間闇に孤立した宮城県石巻市の恵愛病院』のような病院を、二度と出さないようにシステム化されたということです。
DPATの活動3原則
DPATは災害活動において、以下の3原則(SSS:スリーエス)を提唱しています。
Self-sufficiency:自己完結型の活動
被災地域に負担を掛けず、自立した活動を行い、自らの健康管理(精神面も含む)や安全管理は自らで行うこと。
Share:積極的な情報共有
災害対策本部や担当者、被災地位の支援者、及び他の医療チームとの情報共有・連携を積極的に行うこと。
Support:名脇役であれ
支援活動の主体は被災者の支援者。地域の支援者を支え、その支援活動を円滑に行う為の活動をすること。
まとめ
DPATについてざっくりまとめてみました。
今後活躍が期待される組織ですね。
次回はもう少し具体的な活動について触れてみたいと思います。
月経前症候群(PMS)~女性だけの問題じゃない!~
こんばんは!
1月は少し忙しいので、ブログを書く暇があまりありません(^_^;)
まぁ、マイペースにぼちぼちやっていきます。
さて、今日は月経前症候群についてお話したいと思います。
初めて聞いた、という方もおられるのではないでしょうか。
女性が生理前にイライラしやすくなったりすることは多くの人が経験として知っていることだと思いますが、その程度によってはこんな診断がつくのです。
これを知らずに自分や他人を責めたり、あるいは責められたりしているケースが多くあり、『理解が広まればなぁ』と思うところです。
生理について
まず、そもそもぼくがこの話をするにあたって「男性が生理について話題にするのってどうなの?」という層が一定数おられると思います。
特に日本では生理について直接話すことはタブー視されており、『女の子の日』『あの日』『月のもの』などなんらかの隠喩で表現されることが多いです。
以前と比べるとそういったタブー視は軽減されてきた気もしますが、まだまだ根強く残っているでしょう。
日本において生理は『穢れ』と捉えられてきた背景があるからだそうですが、細かいことは置いておくと、個人的にはこのタブー視はあまり理解できません。
『なんで生理って言ったらだめなの?』という答えを明確に出せる人がはたしてどれだけいるのかも疑問です。
このようなタブー的な空気は、男性の側からすると「触れてはいけない話なんだ」という認識になり、月経前症候群はおろか生理の基本的な知識すら敬遠させてしまう理由となってしまうと思います。
もっとフランクに、オープンに生理を扱っていくべきだと思いますし、それこそが女性の身体を労わることに繫がると思います。
下のリンクはフィンランドのCMだそうですが、日本では青い液体で表現される血が、きちんと赤で表現されていたり、男性が生理用品を買いに行く描写があったりと、日本との生理に対する意識の違いが感じられます。
ぼくも妻の生理用品をおつかいで買ったことが何度かありますが、妻が友人にその話をするとびっくりされたり、怒られたり、「いい旦那さんだね」と言われたり色んな反応が返って来るそうです。
その度に、「そんな過剰反応することかなぁ?」と首を傾げてしまいます。
生理は『穢れ』なんかではありません。
そのことに社会全体で真摯に向き合わなければいけない時代が近づいているのかも知れません。
月経前症候群とは
やっと本題です(笑)
月経前症候群(PMS:プレ・メンストラル・シンドローム)とは、生理が始まる10日~3日前ぐらいからおこる、イライラ、腹痛、眠気、頭痛などのさまざまな不快症状のことで、通常は生理が始まると軽快します。
『普段だったら気にも留めないことなのになぜかイライラする』『もやもや感が消えない』『妙に食欲がある、あるいは無い』などは女性はもちろんのこと、男性も聞いたことがあると思います。

このような種々の症状が生理前に起こるのが月経前症候群です。
症状
〇身体症状の例…腹痛・腰痛・頭痛・肩こり・胸の痛み、張り・微熱が続く・眠気・ニキビができやすくなる・疲れやすい・むくみ・体重が増えるなど
〇精神症状の例…イライラ感・もやもや感・不安定・憂うつ感・無気力・集中力がなくなる・ボーッとする・朝起きられない・睡眠障害(不眠・寝つきが悪くなる)など
精神症状のみが際立って強い場合は月経前不快気分障害(PMDD)という診断になる場合もあります。
日本では約7~8割の女性が生理前になんらかの症状があると言われていますが、100人に5人ほどは生活に困難を生じるほどの強いPMSを示すと言われています(PMDDは100人に1人ほど)。
原因や予防
月経前症候群の原因ははっきりとはわかっていません。
しかし、女性ホルモンや神経伝達物質などが影響していると考えられてはいます。
つまり、神経伝達物質のバランスを崩してしまう『ストレス』は、月経前症候群の大敵と言えそうです。
また、これも直接の原因ではありませんがタバコを吸う、お酒やコーヒーの過剰摂取、間食が多いなどのバランスの悪い食生活をしていると月経前症候群になりやすいと言われています。
睡眠リズムなども言わずもがなです。
つまり、月経前症候群の予防には規則正しく、ストレスのかからない生活を目指す必要がありそうです。
一番つらいこと
月経前症候群の一番つらいことはその症状ではありません。
もちろん症状もつらいものですが、それ以上につらいのは『周りの人の無理解』です。
症状から家族に怒鳴り散らしたり、職場の上司とケンカしたり、ささいなことで落ち込み泣いてしまったり…その後に、『どうして自分はあんなことを…』と自分自身を責めてしまいます。
そんな時に、「今はそういう時期だからね」と理解を示してくれる人が周りにいたら、それだけで救われることもあると思います。
患者さんの中に、月経前症候群の症状からなかなか思うように育児や生活ができない方がいます。その方は姑から「私の時はそんなことはなかった。育児が大変なのは当たり前。怠けるな」と言われて傷ついていました。
生理痛や月経前症候群のつらさや重さは千差万別です。
同じ人でも月によって違います。
ぼくはそんなことは常識と思っていましたが、人によっては違うようです…。
まとめ
長々と書きましたが、結局ぼくが言いたいことは『生理は女性だけの問題ではない。パートナーである男性は自分のことのように考えて、理解を示していこうぜ!』ってことだと思います。
育児に関してもですが、どうも日本の男性はここら辺に疎い気がします。
育児や家事を『手伝う』と言っているうちは『まだまだ昔ながらの「男性は外で働く、女性は家を守る」的なイメージが根強く残ってるんだなぁ』と思います。
しかし、ここ最近で急激に変わってきている点でもあると思うので、時代に置いていかれないように意識改革していきましょう!
最後に、生理中にパートナーとなる男性が気にかけるべきこと、という記事があったのでリンクを貼っておきます。大変わかりやすいです。
『怒り』をコントロールするための簡単な3つの方法
あけましておめでとうございます。
読者のみなさん、昨年はこんな拙いブログをご覧いただきまして、感謝です。
今後も、マイペースにのんびりと書き進めていきますので、お手すきの際には覗きに来てくれたら嬉しく思います。
さて、今日は『怒り』という感情についてお話ししたいと思います。
誰もが日常的に抱えているこの感情ですが、どういう時に生起するんですかね?
今日はその辺を改めて考えていきたいと思います。
『怒り』の定義
大体どの辞書でも
おこること。いかること。腹を立てること。
のように書かれています。
これは、もうそのままですね。はい。別に悪くはないです。
ただ、これだとそのまま過ぎて面白味はないので、もう少し肉付けします。
まず、『怒り』は感情のひとつです。
そして、感情とは心理学的には『特定の対象に対する気持ちの動き』のことなので、『怒り』もなにか対象があると言えます。
物に対して、親に対して、教師に対して、自分に対して、などですね。
怒りの対象がなにもなくて腹が立つ人はいません。
何もないように見えても、何かには腹を立てているはずです。
つまり、『怒り』とは、ひとりで勝手に起こるものではないということが言えます。
では、どのように『怒り』が生起するのでしょうか。
『怒り』の生起
心理学的には、『怒り』は
欲求充足が阻止された時に、その阻害要因に対して生じるもの。
と定義されます。
少し言葉が難しいのでわかりにくいですが、要するに『あれをしたい』『こうしてほしい』などの欲求が、誰かや何かに邪魔されたときに、その邪魔をしてきた人や物に対して『怒り』の感情が生まれる、ということですね。
蛇足かも知れませんが、個人的には、『期待』をしているからそれが叶わなかったときに『怒り』が生まれる、という感覚の方が分かりやすいです。
例を考えてみます。
①親から「勉強をしなさい!」と言われた中学生Aが「うるせぇんだよ!」と怒る。
→Aは、『言われなくてもわかっていることを言わないでほしい』という欲求、あるいは『言わないでいてくれるだろう』という期待を持っていて、それが叶わなかったので怒った、と解釈できます。
②電車で大声で電話をする若者に対してイライラする会社員B
→『常識的には電車では電話はしない、静かにするだろう』という期待を裏切られたことに対するイライラ
③男性との食事で割り勘だったことに憤慨する女性C
→『男性は女性に奢ってしかるべき』という期待が裏切られたことに対する怒り
要するに、意識的にせよ無意識的にせよ「邪魔が入らなければ充足されるはず」「充足されるべき」と考えている、感じている「欲求(期待)」が、その通りにならなかった時に、人は『怒る』ということです。

学校はこういうところ。
夫ならこうするべき。
嫁はかくあるべし。
電車ではこれが普通。
常識的に考えて遅刻なんて。
そうしてくれると思ってたのに。
上記のような考え方が根っこにある人ほど、それらが叶わない時に『怒り』ます。
つまり、『怒りやすい人』は『他人(周囲)にあれこれと期待してしまっている』ということなんですね。
逆に『怒りにくい人』は『他人(周囲)に期待せず、自分でどうにかしようと思っている人』と言えるかもしれません。
良くも悪くもクール(冷めてる)というんですかね。
怒らなくなったらそれはそれで人間ぽくないと言われるかもしれませんので、ほどほどを目指しましょう(笑)
『怒り』のコントロール
ある意味、自動的に生まれるといってもよい感情をコントロールできるのしょうか。
アンガーマネジメントという言葉もすっかり定着した?昨今ですので、それ系の本やブログはたくさんあります。
なので、ここで言及することではないかもしれませんが、本を読んだり他のブログにわざわざ行くのめんどくさい、という方のために簡単ではありますが載せておきます。
①怒りの対象と原因を明らかにする。
怒りには対象があることは既に述べました。
しかし、自動的に生まれる『怒り』について考えることは多くないと思います。
「自分は今何に怒っているんだろう」とか「なんでこんなに腹を立てているんだろう」などです。
いつも言っているメタ認知ってやつですね。
メタ認知についてはこちら↓。
そうすると、「あ、自分は嫁がご飯を作るべきと思ってたんだ」「電車で化粧はしてはいけないと決めつけていた」「子どもは親の言うことを聞くべきだと思っていた」など、根っこにある自分の考え方に気付けます。
気付いた後は、修正できそうなら修正したらいいし、どうしても自分にとって譲れない部分なら相手の人と話をして妥協点を見つけてもいいかもしれません。
まずは、自分の考え方の癖に気付くところからがスタートだと思います。
怒る時は大体同じような理由で怒っているものなので、根っこの考え方や価値観について考えてみてください。
②諦める
どうにもならないことってありますよね。
出かけようとした日の天気が最悪で、そのことに対してずっと腹を立てても天気は変わらない。
だから諦める(切り替える)。
雨の日しか行かないようなところに行けた、とポジティブに考える。
それは無理でも、「天気はしゃあないよなー」と諦める。
相手の価値観が明らかに違う場合、「この人はこういう人だもんな」と諦める、というのは無意識的に誰だってしていると思います。
自分と違う価値観の人にいちいち腹を立て続けるエネルギーの方がもったいないから、自然とそうしているんですね。
無意識的にしていたことを、意識的にするだけで怒りが少し収まるということもあるので、よかったら意識してみてください。
③6秒間耐える。
これは、ぼく自身はあまりやったことがありませんが、アンガーマネジメント界隈では常識みたいです。
怒りの持続力はかなり短く、6秒間だと言われているらしく、その6秒を凌いだらそこまで大きな怒り行動はしないとのことです。
深呼吸をする、気にしない気にしないと呪文のように唱える、100から数字を引いていく、などいろんな方法があるみたいですね~。
心理学でも使われる筋弛緩法もいいかもしれないですね!
筋弛緩法は3つのステップで簡単にできます。
- 身体の特定の部位に、ぎゅーーーっと力を入れる。
(全力ではなく、70%の力で行ってください。) - そのまま5~6秒キープする。
- スーッと脱力し、10秒ほど力の抜ける感覚を味わう。
脱力感を存分に味わうところまでが筋弛緩法です!
色んなところで使えるので、覚えておいてもいいかもしれません(^O^)
まとめ
怒らない人はいません。
そして『怒り』は自分の奥底から自動的に湧いてきます。
他者や環境、社会、あるいは自分自身に対する期待が思い通りにいかなかった時に生起します。
その期待がどういうものなのか、自分の中のどういう部分からくるのかの起源を探ることは、『怒り』感情をコントロールできるようになるだけでなく、自分がどういう価値観を持っているのか考えることにも繫がります。
今度怒った時にじっくり考えてみてください\(^o^)/
悩み事は吐き出してすっきりしよう【カタルシス効果】
こんばんは~。
この前読者数が急に増えたんですけど、思い当たるふしがまったくなくて、??ってなってたんですけど、何の気なしに購読中のブログ欄を見てたらその答えがありました!
はてなブログの『こんなブログもあります』のところに自分の名前とブログタイトルが出てたんです!!
こんな弱小ブログに貴重なスペースを割いてもらって申し訳ない&ありがたい(*^_^*)
新しく読者になった皆さん、末永くよろしくお願いします\(^o^)/
今日はカタルシス効果というものについてご紹介します!
誰かに悩み事を話してすっきりする感覚、あれのことですね!
まぁ、このように、みなさん知っているであろうことにわざわざ心理学的に難しい名前がついているだけの概念ですので(笑)、さらっといきたいと思います!
カタルシス効果
演劇用語、哲学やら医学、心理学、最近では恋愛のコツとしても(?!)、などなど幅広く使われている言葉です。
心理学では浄化作用とも言います。
元々の語源はWikiさんによると、
悲劇が観客の心に怖れ(ポボス)と憐れみ(エレオス)の感情を呼び起こすことで精神を浄化する効果
とされています。
なんのこっちゃですよね。
この定義はかの有名な哲学者アリストテレスさんが、演劇用語としてカタルシスを使った時のものです。
悲しいもの(ここでは悲劇)を観て、自分も悲しい感情になり、その感情をきちんと吐き出すことで精神が浄化される、という意味で使っていたようですね。
この定義のように、浄化、排泄、燻蒸*1など、要するに『不浄、悪いものを吐き出すこと』の意味で使われている印象です。
溜まっているものを出してきれいにするってことです。
そして、心理学においては『不安や緊張などの原因となっている欲求や感情や衝動などの心の動きを、言語や行為を通じて解放させること』という意味で使われます。
つまり、『誰かにもやもやなど溜まっていることを聞いてもらい、吐き出してすっきりする感覚(快を感じる)』ですね。
悩み事を打ち明けてすっきりする感覚を思えば、結構理解しやすいと思います。
あるいは、つらい時にはおもいっきり泣く、という行為もカタルシスと言えます。
つらい気分の時に、泣ける映画を観て泣こうとする行為もアリストテレスの例の通り、カタルシスと言えそうです。
まとめ
つらい思いや悩み事が抱えている人、うまく言えないもやもやが溜まっている人、たくさんいると思います。
また、そういう思いを人に吐き出せない人、また「人に話したところで…」と諦めてしまう人も多いと思います。
でも、話して楽になる、泣いて楽になる、聞いてもらってすっきりする、ということは心理学的にも十分にありえることなんです。

それが、実際の解決に結びつかなくてもです。
なので、ひとりで抱えずに誰かに打ち明けてみてはいかがでしょうか。
*1:主に害虫駆除や防カビ・殺菌の目的で、気体の薬剤を対象に浸透させる方法
児童相談所の機能【南青山の児童相談所設立に関しての住民の反対意見を受けて】
こんばんは。
先日、児童相談所の機能のひとつである一時保護所については取り上げました。
しかし、当然ながら、児童相談所の機能は一時保護だけではありません。
現在、巷を騒がしている南青山の児童相談所設立の件(下記動画参照)を傍観していて、あまりにも児童相談所に対しての偏見、無理解がひどいと思いました。
「何で南青山5丁目なんですか」 住民から反対の声(18/12/15)
【南青山児相問題】南青山の児童相談所関連施設反対住人のとんでも発言フルver.【アホセレブ】
青山在住の芸能人もこんなことを言っていますね…。
少しでも理解に繋がればと思い、児童相談所の機能について記事にしてみました。
乱文ですみませんが、どうぞよろしくお願いします。
児童相談所の基本的な機能
大きく分けて4つあります。
①市町村支援機能
児童相談所は、市町村相互間の連絡調整、市町村に対する情報の提供その他必要な援助を行います。
具体的には、市町村職員への研修の実施及び法律の改正や先進事例の紹介、ケース処遇に対する助言などです。
②相談機能
相談所というくらいですから、相談機能が大きな役割を占めているのも当然ですね。

児童相談所には、児童福祉司・児童心理司・医師・児童指導員・保育士・保健師等の職員がいるので、専門的な知識や技術を必要とする子どもの相談に応じることができます。
虐待をしている、してしまいそう・いじめについて・障害(身体、知的、精神、発達)・育児環境について・育児相談など、相談内容は多岐にわたります。
また、必要に応じて上記の専門家が、多角的に家庭の調査、子どもの診断、判定をし、それに基づいて援助指針を決定し、各関係機関等と連携し子どもの援助を行うことになります。
③一時保護機能
児童相談所長が必要と認める場合は、児童相談所内の一時保護所に子どもを一時的に保護することができます。
これは以前記事にした通りです。
④措置機能
措置って言葉の響きがなんとなくわかりにくいし、なんか重いですよね…
福祉上で『措置』というと、「援助が必要な人に対して、法上の施策を具体的に行う行政行為のこと」です。
要するに、実際に子どもを支援するために何をするのかってことです。
これは大きく分けて3つあります。
(1)児童福祉司指導措置等
児童福祉司等による子どもや保護者への指導の実施や、保護者に訓戒を加え誓約書を提出させる。
(2)施設入所措置
(3)里親委託措置
子どもを里親に委託する。
里親に関しての過去記事です↓。
南青山の住民の偏見について
南青山の児童相談所(正式には港区子ども家庭総合支援センター)の住民説明会であがっている反対意見は、
「ネギひとつ買うのにも紀ノ国屋に行く。DVで保護される人は生活に困窮されていると聞くのに、生活するのに大変なはず」
「ランチ1600円もするとこでそういう人たちは生活できるのか」
「青山は日銀の社宅もあり、公立学校でも非常にレベルが高い。そんな中でそういう子どもたちはついていけるのか。逆にかわいそうだとは思いませんか?」
「一時保護されてきた虐待児や非行少年が一般の子どもに与える影響は考えたことがありますか。それで暴力事件があった時責任が取れるんですか?」
などです。
答えられるところを一つずつ答えていきます。
まず、DVで保護される人は~というもの。
これは児童相談所ではなく母子生活支援施設の機能の方ですね。
こちらは一時保護所よりは規制が厳しくなく、外出もできます。
ただ、食事が出るのでネギ1本買うのにも云々のような心配は余計なお世話だと思います。
あくまで安全が確保されるまでの一時的な生活の場ですので。
次に、一時保護所の子どもたちと地域の子ども達との接点についてです。
まず、一時保護所から近所の学校に通うということはありません。
あくまでも『一時』保護ですし、籍は元の学校のままです。
なので学校で『あなたの大切な大切な』お子さんと接することはないのでそんなに心配しなくても大丈夫ですよ、と言いたい。
前回の記事でも書きましたが、一時保護されてくる子ども達は、外出はほとんどできないし、できたとしても職員が何人か付いていないとできない、時間もほんの数時間など、かなり制限されています。
脱走をする、というのもその閉塞感から、という理由が大きかったように思います。
少なくともぼくが関わった子どもたちは素直な子ばかりでした。
非行少年というと昔のヤンキーみたいなイメージかも知れませんが、実際は家に居場所がなく深夜に外にいるところを保護されるというような、言ってしまえば虐待ケースの場合も多かったです。
まぁ、こんな反対意見は建て前で、青山の住民説明会で反対している人たちは結局のところ『青山のブランドイメージを守りたいんだろうな』という印象ですけどね。
子どもを社会で育てる意識
今回のことで一番言いたいのは『あまりに他人ごと過ぎませんか?』ってことです。
何度も言っていますが、児童相談所は『相談施設』です。
相談というのは何も虐待のことだけではありません。
児童相談所の相談機能のところでも書きましたが、育児相談や障害のある子どもの相談、いじめ問題など、多くの専門家がそれらに対応してくれます。
今の世の中、自分の子どもだけはいじめに遭わないと言い切れますか?
いつ事故にあって身体のどこかに障害が残らないと言えますか?
自分は完璧に子育てができると思いますか?
今は何もないから大丈夫と思っていても、なにかあってからじゃ遅いんです。
結愛ちゃんのような子を、もう二度と出さないようにするために国民一人一人に意識の変革が必要なんです。
虐待やそれ以外の理由で困っている子どもや親は大勢います。
南青山のエリアにも絶対にいるはずです。
住民説明会に反対に来ているのは、いわゆる富裕層だと聞きました。
ブランドイメージとかいうわけのわからない理由で、大きな声が出せない社会的に弱い立場にいる人をさらに苦しめるようなことはしないで欲しい、と切に思います。
大きな何かをしよう!とは言いません。
でも、子どもは社会で育てる意識だけは少しでも皆さんに持ってもらいたいと思います。
最後に、児童相談所や児童虐待についてわかりやすい漫画があるので紹介しておきます。
興味のある方は読んでみてください。
一時保護所ってどんなところ?
こんばんは。
みなさん、一時保護所ってご存知ですか?
昨今は、虐待関連のニュースも大きく取り上げられるようになってきてますので、どこかで耳にした方も多いかもしれませんね。
要するに、児童相談所内にある、子どもを保護する施設ですが、どんなところかイメージできる人は少ないように思います。
ぼくはこの一時保護所で3年ほど働いていました。
と言っても心理士やケースワーカーとしてではなく、児童指導員としてですが。
その経験を基に、簡単にですが説明させてもらいたいと思います!
保護対象は?
まず、一時保護所はその名の通り、一時的に、保護するところです。
そして、一時保護所は、最初に言った通り児童相談所に付設されています。
つまり、子ども(法律上は0-18歳)を保護するところです。
ではどんな子どもが保護の対象になるのでしょうか。
大きく分けると虐待児、虐待以外の養護(親の養育能力不足など)、非行となっており、半分は虐待が理由で保護されています。
少し古いですがデータを載せておきます。

なんのために保護するのか
安全を守るため
これは言うまでもないですね。
まずは安全の確保です。
虐待ケースであっても、非行ケースであってもです。
虐待加害者に指導をする
子どもを安全なところで保護したのちに、児童相談所職員が適切な育児をしてもらうための助言や指導をします。
今後の方針を決める
虐待ケースなどで、養育者の反省も見られず、どうしても自宅に帰すのが難しそうな場合は社会的養護をすることになります。
社会的養護に関して(里親制度についてですが)は、以前少し記事を書いていたのでそちらもご覧ください。
つまり、養護施設か里親に委託されることになります。
しかし、↑の記事でも書いているように、里親制度は日本ではほとんど利用されていません。
つまり、一時保護された子ども達はほとんどの場合、施設に行くことになります。
施設も、空きがなかったり、一時保護所で問題を起こしたような子どもはなかなか受け入れてくれなかったりで、スムーズに入所できることはあまりないです。
一時保護所にいられる最大の日数は2か月と定められているのですが、児童によっては期間を延長して3か月、4か月一時保護所で過ごさなければならない子もいました。
では、そんな一時保護所での暮らしは一体どんなものなのでしょうか。
一時保護所の生活
生活はとても厳しく管理されることになります。
刑務所のような生活、と言ったら言い過ぎかもしれませんが、イメージ的には近いと思います。
午前
7:00 起床
7:05 自分の布団をたたみ、着替える7:30 掃除 日によって担当する場所(洗面所、お風呂、廊下など)+自室
7:45 食事の準備(配膳やご飯をよそうなど)
8:00 朝食、食器洗いも自分の分は自分でする
8:30 洗濯(自分の服は自分で洗濯し、自分で干す)9:00 朝の会、ラジオ体操など
9:25 読書の時間9:45-12:00 自習形式の学習時間(各児童に合わせたプリントなど、大抵学校からもらえる)、学習サポーターのような職員はいるが、質問があった場合に教えるという形式、間に休憩が10分程度
午後
12:00 昼食、昼休み
13:00~ 勉強だったり、創作活動だったり、グループワークだったり
15:00 おやつ15:30~18:00 自由時間、この時間内に一日の日記を書く、それ以外は体育室で遊んだり、テレビを観たり、本を読んだり
18:00 夕食
18:30 順番に入浴、入浴以外の子は自由時間
20:00 幼児就寝21:00 小学生就寝
22:00 中学生以上就寝
施設によって微妙な違いはあると思いますが、大体こんな感じでした。
時間ごとにすることが厳しく決められていて、守らないと怒られます。
小学生低学年だろうが、高校生だろうが、です。
布団たたみや食器洗い、掃除、洗濯など自分のことは自分でやらなければいけません。
なので、雨の日は子どもたちは喜んでいました。
理由は、乾燥機を回すので外に干す手間がなくなるからです。
男子棟、女子棟とわかれているのですが、各棟に向かう扉には内鍵がかかっているので、子ども達は自由に移動できません。
就寝以降、何かあったらその扉をガンガン叩いて職員を呼んでいました。
外にも基本的に自由には行くことができません。
なので、保護を希望していない非行少年などは何人かで相談して、脱走を企てることもあります。
非行少年じゃなくても、厳しい規制のある生活を抜け出そうと脱走をする子もいました。
ぼく個人としては、保護なんだからこんなに厳しくしなくても…と思わないでもないです。
しかし、職員は毎日入れ替わりで働きます。
A職員はこれを許可した、B職員はダメって言った。だと統制が取れなくなってしまうのです…。
また、子どもたちの中には自宅に帰れず、そのまま施設入所となってしまう子もいます。
そうなると、一時保護所のような生活が今後ずっと続くわけです。
そのためにも、自分のことは自分でできるようになっていく、ということに慣れる必要もあります。
虐待家庭で育ち、色々な課題を抱えた子どもも少なくないため、また、非行少年も一緒に生活する必要もあるため、全員が安全な生活をするためにはそれなりに厳しい規制は必要なのかもしれませんね…。
職員はどんな人たち?
勤務形態など
ぼくは指導員として平日は18:00~朝の8:30まで、土日は朝8:30~18:00までの勤務時間で、大体週に3日ほど働いていました。
非常勤職員という括りになります。
正規採用の職員(公務員)は2名だけ、うちひとりは保護所だけでなくその他の部署も管理していたので、実質は1名だけでした。
その他に、フルタイムの嘱託職員が大体3人くらいいました。
つまり、平日の日中は大体4人くらいの職員で子どもたちを見ていたという事ですね。
そして夜はぼくのような指導員に引き継ぎ、嘱託職員も正規職員もいなくなり、非常勤職員だけで子どもたちを見ていました。
一応何かあれば(脱走など)社用携帯に電話をするという事になってはいましたが…
資格など
はじめは心理系や教育系の大学院に通っている学生や、保育士の経験がある人など「それなりに子どもに対しての知識があってしっかりした人」を募集していたの(口コミがほとんど)ですが、人手不足だったため『資格・経験問わず』の募集をするようになりました。
当然、そういった枠で来られた方の中には子どもの対応が分からず、大きな問題を引き起こしてしまった人もおられました。
人手不足はわかるのですが、誰にでもできる簡単な仕事ではありません。
それなりに知識や経験がある人を募集してほしい、と心の底から思いました。
給与高くしたり待遇良くしたりしないといい人材は集まらないのに、この国はほんとそこらへん注力したがらないですよね…
余談ですが、日本の社会的養護費って諸外国と比べてもかなり少ないらしいですよ。
これも古くて申し訳ないのですが一応載せておきます。
もしかしたら改善されてるかもしれないので、参考程度に。

今日は一時保護所の生活をまとめてみました。
なんとなくでもイメージが伝われば幸いです(^O^)
※タイムスケジュールや職員の状況などは、ぼくが働いていた当時のものです。現在は変わっているかもしれません。また、都道府県ごとにも微妙な差異があると思います。ご理解願います。
ブログ名「しなやかなこころで、」とレジリエンス効果
こんばんは。
前回の箸休め記事が20記事目だったんですね(笑)
なんてこった。
20記事目にブログタイトルについて書こうと思ってたのに(笑)
ま、いっか。
さて、今日は満を持して?ブログタイトルについてです!
『しなやかなこころで、』という名前をつけました。
ブログを始めるにあたって色々考えたんですけど、結局自分のメインテーマというか、価値観がタイトルとしてしっくりきました。
しなやかさとは、心理学用語でいったらレジリエンスになります。
ここらへんの概念も少しご紹介していこうと思います。
『しなやかな』という形容詞
実用日本語表現辞典では
動作などが柔軟で堅苦しいところのないさま、優美なさま、などを意味する表現。
とあります。
まぁ要するに柔軟なイメージですね。
この言葉は、しなう【撓う】という動詞からきているそうです。以下、大辞林から引用です。
しなう【撓う】
弾力があって、力を受けたときにしなやかに曲がる。
柔らかいけど、強い、みたいなイメージがしますね。
ことわざで言ったら『のれんに腕押し』『柳に風』といった感じでしょうか。
このしなやかさが仕事をする上で、生活する上で、生きていく上で非常に重要なんじゃないかと思っています。
レジリエンス
これも同じように柔軟さや弾力性を表す心理学用語なので、ついでにご紹介します。
最近、新人看護師の研修でも紹介した概念です(笑)
英語ではresilienceと書きます。
これは『跳ね返り、弾力、回復力、復元力』という意味を持つ言葉だそうです。
転じて、『さまざまな環境・状況に対しても適応し、生き延びる力』として心理学では扱われます。
まぁ、要するにストレスに対処する力のひとつと考えていいと思います。
レジリエンスの視覚的イメージはこんな感じです↓

かなり大雑把で汚いですが、まぁこんな感じです(笑)
なにかストレスがかかるなどして凹む状態になったとしても、そこから回復する力、弾力性がレジリエンスということですね。
後述しますが、凹む要因になったことに対する対処力を上げることで、元の状態に戻るだけでなく、+αの自分になることを意識するとそもそも凹みにくくなっていくと思います!
レジリエンスの対義語や類義語
レジリエンスという概念をもう少しわかりやすくするために、対義語や類義語を考えてみます。
- 対義語代表…脆弱性(もろさ、壊れやすさ)
- 類義語代表…頑強静(強さ、逞しさ、堅牢な)
頑強性は『the 強さみたいなイメージ』で言うなれば【剛】の強さだと思います。
レジリエンスは柔らかい強さのイメージなので【柔】の強さとでも呼べばいいかもですね!
【剛】の強さは、折れなければある意味最強ですが、折れたときがもろかったりします。
失敗を知らないで順風満帆に進んできた自信に満ち溢れた人が、一度の失敗で立ち直れなくなる、みたいなストーリーを想像したらわかりやすいかと思います。
あるいは、ガラスや岩は硬いですが、高いところから落としたらあっさり割れます。一方、ゴムは大してダメージがないでしょう。まぁ、そんなイメージです。
レジリエンスを高めるには
色々な要素がありますが、ここでは感情コントロールと、先の見通し、学習について話したいと思います。
①感情コントロール…自分の感情を客観的に理解し(メタ認知)、自分の支配下に置く。ものごとに一喜一憂せず、柔軟にとらえる。
メタ認知については↓の記事をご参照ください。
②予見(先の見通しを立てる)…これから起こるであろうことを考えておく→不意打ちよりダメージが少ない。
③学習…起こったことを頭の中で復習し、次同じことが起こった時に対処できるようにする。
これらを意識することで、レジリエンスを高めることができます。
そして+αとして、『同じことでは凹まない自分』『凹んだとしてもより早く立ち直る自分』『同じようなことがあった時に動ぜずに対処できる自分』などの姿を目指しましょう!
要するに『Plus Ultra!!』(僕のヒーローアカデミア↓より)ってことですね!!

まとめ
このブログは、ぼく自身が『しなやかなこころで、』生きていくための手段でもあるし、何か縁があって読んでくださっているみなさんが『しなやかなこころで、』日々を生活するための微々たる何かになれればと思って書いています。
社会や世界、他人はそう簡単に変わらないけど、自分のこころは少しずつでも変えられます。
このブログがそのためのヒントになったり、背中を押すことができたら嬉しいなぁ。
猟銃と認知機能
こんばんは。
いつもなんやかんやで長くなってしまうので、今日はさらっといきます(笑)
猟銃ってあるじゃないですか?
こんなやつ。

75歳以上の方がこれを扱うためには『認知機能しっかりしてますよー』っていう検査を受けて、診断書をもらわなきゃいけないみたいなんですね。
で、今日認知症の検査を受けに来られました。
全然関係ない話ですが、ぼくの働いている病院は認知症ドックもやっています。
心理士のぼくがおこなう認知機能検査と、MRIと、医師の診察がセットになっているやつですねー。
認知症であっでも、他の病であっても、早めに気付くに越したことはないですから、「ん?なんかおかしいな?」と思ったら早めに検査など受けてみることをおすすめします!
結果的に費用も安く済むかもしれないですし。
話を元に戻します(笑)
認知症の可能性がある人に銃を扱わせないために、各県から受診命令書なるものを渡されるみたいで来院されたんですね。
受診命令書はこんなやつみたいです。

が平成21年になされて、それで受診が必須になったみたいですね。
今日来た方は、趣味で何十年も狩りをされてるそうですが、昔と比べると動物が減って、逆に規制は増えたと言っていました。
趣味で狩りをする方と出会うことはまずないので、楽しい話がきけました。
ほんと、世の中色んな方がいますね~。
みんなちがってみんないい、ですね(^O^)
吃音症(どもり)~理解が何より大事~
こんばんは。
今日は吃音症について書きたいと思います!
いわゆる『どもり』と言われるものですね。
つまり、話し言葉が滑らかに出ない発話障害のことです。
この記事で一番伝えたいことは、吃音そのものよりも、吃音が原因となる二次的な症状について考えて欲しい!ということです!
ではいきます。
吃音の種類
吃音は大きく分けて以下の3種類あります。
①連発…語句の一部を繰り返す
例「ぼぼぼぼ、ぼく」
②伸発…語句の一部を伸ばす
例「ぼーーーーーく」
③難発(ブロック)…最初の語句が出ない
例「・・・・ぼっ、・・・ぼっ、・・」
難発が一番つらいと言われています。
これらに加えて、『回避』というものもあります。
回避は、吃音を自覚するようになってから起こります。
話す場面や相手を避けてしまう、あるいは苦手な言葉を意図的に言い換えるなどです。
吃音の経過
複雑な会話をし始める2~5歳くらいの間に発症することが多いとされています。
有症率は大体5%(100人中5人くらい)で、男女比は4:1です。
基本的には一過性のもので、自然になくなっていきます。
吃音が生じて3年の自然回復率(特別な治療をしなくても治る率)は、男子で6割、女子で8割と言われています。
しかし、1%くらいの確率(100人に1人)で成人しても症状が残るとも言われています。
吃音への対処
①吃音の症状をしからない、意識させない、自然に関わる
→吃音が出るのがいけないことだと思わせない
②話し方ではなく、話の内容に注意を向ける
③吃音がどんな時に出て、どんな時に出ないのかを考える
→出にくい環境に気付き、その環境を作れるようになる
④話し方の訓練をする
→舌や唇の力を抜いて、やわらかい声で、ゆっくり話す
⑤吃音についてオープンに話すことができる関係作り
→二次障害(からかわれる、自信をなくす)などに素早く気付ける
などが、対処として挙げられるかと思います。
一人で悩まずに周りに相談することも大切です。
吃音そのものの治療の専門家は言語聴覚士になります。
一般社団法人日本言語聴覚士協会や、各都道府県にある言語聴覚士会のホームページで、言語聴覚士のいる施設を調べ、相談に行ってみてください。
二次障害
冒頭でも書きましたが、この記事で一番伝えたいのはここです。
個人的には、吃音のより深刻な問題は、吃音の症状そのものではなく、ここにあると思っています。
つまり、吃音が原因で『からかわれる』『人と話したがらなくなる』『言いたいことが言えずにいらいらする、もどかしい』『対人場面で緊張する』などが起こり、さらに言えば『不登校』『自己肯定感の低下』『社交不安障害』などのより深刻な状態に至ることも考えられます。

逆に言えば、『吃音があっても気にしない』ようになれば、上記のような二次障害はかなり軽減されると思います。
そして、そのためにはやはり、周囲の『吃音に対する理解』が必要不可欠になりますね。
吃音に対して、周りの人は何も特別なことをする必要はないと思います。
ただ、『そういう症状があることを知り、それに対して過剰反応せず、自然に関わること』。
これだけです。
ぼくが以前見ていた中学生の男の子は、
「ある友達の前でだけは、吃音や回避(別の言葉に言い換えようとする)ことをあまり意識しないで話せている。たぶん、その友達の前でが実際に吃音は少なくなっていると思う」
と言っていました。なぜか理由を尋ねると、
「そいつは全然気にしないことがもう分かってるから」
と答えました。つまり、そういうことなんです。
以前もチックの記事↓で、『社会で作られた障害』という言葉を使いました。
実際、吃音が社会生活を送る上での障害となってしまった人の声も上がってきています。
この記事の方は、吃音がありながらも多くの人に吃音を知ってほしいという思いで、自身の体験談を話してくれています。
それこそ、どもりながら。
そのプレッシャーたるや、いかほどのものだったでしょう。
このような人の決死の勇気を無駄にしてはいけない、と思います。
